本研究では, 重症患者の死亡率や合併症の罹患率を低下させられるとされている範囲に 血糖値を維持する厳格な血糖値管理あるいはそれに近い血糖値管理を安全に行うため, 重症患者の糖代謝モデルの改良, 重症患者の血糖値を測定する際の持続血糖測定器の誤差の検討, インスリン感度の変動のモデル化と予測法の検討 および低血糖回避を重視したモデル予測制御を用いた血糖値制御法の検討を行い, 血糖値変化を十分な精度で予測して, 危険な低血糖を回避しながら望ましい範囲に血糖値を維持できる 血糖値制御法を構成することが目的です.
本研究では,以下の点について研究を進めました.
以下,それぞれについて説明します.
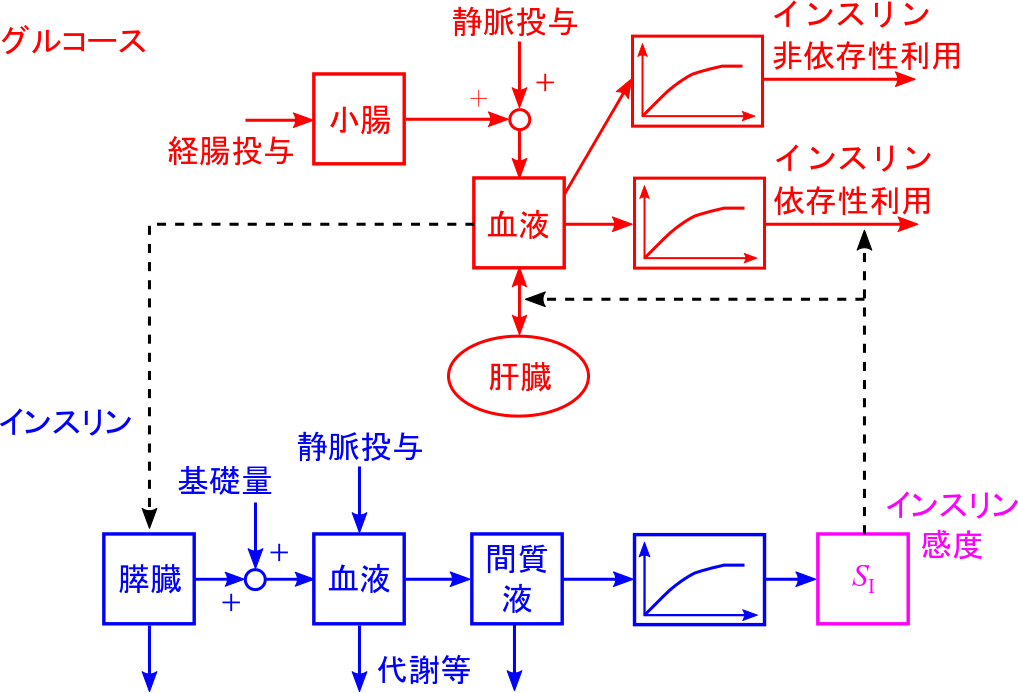
重症患者の糖代謝モデルとして, 最小モデル(ICU Minimal Model (ICU-MM)[10])に基づくモデルに グルコース取り込みに関する非線形特性と経腸グルコース投与を追加し, インスリン感度を独立したパラメータとしたモデルを構築し(図1), 倫理委員会の承認(香川大学,兵庫県立大学)のもと 香川大学医学部附属病院のICUに滞在した患者の臨床データに基づいて パラメータを設定しました[5, 7, 8]. このモデルにより,インスリン感度の変動を容易に扱えるようになり, 従来より正確に重症患者の血糖値変化が表せることを確認しました. また,この結果に基づいて,患者の血糖値変化を計算機上で計算できる 仮想患者群を構成しました[5, 7]. これにより,計算機上でさまざまな検討が行えるようになりました. また,経腸投与グルコースの吸収率については, インスリン感度の変動と相互に影響するため, 回復にしたがって上昇する可能性が高いことは推測されましたが, 正確な推定のためには血中インスリン濃度など, 通常の治療時の測定データとして得られないデータが必要であり, 現在の取得データからは推定が困難であることがわかりました.

図1: 改良した最小モデルに基づく重症患者の糖代謝モデル
重症患者における持続血糖測定器の誤差は, 何らかの原因で測定不能となる場合以外は, 較正後,時間とともに大きくなるという従来の1型糖尿病患者に対する 誤差モデルのパラメータを適切に設定することで表せること, また適当な時間間隔で較正を行えば誤差はおおむね±20mg/dL程度の 範囲内にあると考えてよいことがわかりました[9].
インスリン感度はインスリンによってどれだけ血糖値が変化するかを表す量で, 患者の血糖値を精度よく予測するために重要なパラメータです. まず,1で改良したモデルにおいて インスリン感度パラメータのみを経時的に変化させることで, 患者の血糖値変化がよく再現できることを確認しました[5, 7]. よって,インスリン感度を適切に同定できれば 精度よく血糖値変動を予測できることになるので, 現時刻までの血糖値変動とインスリン投与速度に基づいて一定時間ごとに インスリン感度をオンライン同定する方法について検討しました. その結果,直近の血糖値変動とモデルに基づく推定血糖値変動の誤差と インスリン感度の変化からなる評価関数を用いることにより, 妥当な精度でインスリン感度を同定できることがわかりました.
3でオンライン同定により妥当な精度でインスリン感度を同定できることが わかりましたが, 将来の血糖値変化を精度よく予測するためには, インスリン感度も予測する必要があると考えられます. そこで,臨床データに基づいてインスリン感度の変動の モデル化を行うことにしました. 術後患者の場合,インスリン感度は上昇傾向にあると考えられますが, 同定結果から上昇と下降を繰り返しながら全体として上昇するという 特性を持っていることがわかりました(図2). このため,単純に過去のインスリン感度を外挿したのでは 適切なインスリン感度の予測ができないことがわかった[3]ので, インスリン感度の変動をベースラインの変化と周期的変動からなるとして, 時間の一次式と正弦波の和で近似してモデル化を行いました. その結果,周期的変動の周期の中央値は24.7時間となり,概日 リズムによる変動と考えられること, ベースラインの変化はほとんどで上昇しており, 変動率は平均で10%/日程度であることがわかりました[1].
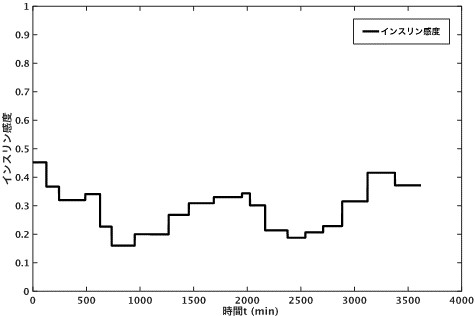
図2: 術後患者のインスリン感度の変動の例
血糖値管理を行う場合に最も重視されるのは生命に危険を及ぼす 可能性のある低血糖を回避することです. そのためには,ある値に近づけることを目指す通常の制御法より, ある範囲に維持されていればよいとする制御法が適当だと考えられます. 本研究では,そのような考え方に基づいたゾーンモデル予測制御を 重症患者の血糖値制御法として採用することで, 低血糖を回避することを目指しました. ゾーンモデル予測制御による血糖値制御法を仮想患者に適用した結果(図3), 範囲の上側に外れる時間率が通常のモデル予測制御と比較して 高くなったものの,低血糖回避性能を向上させられることがわかりました[2, 4, 5]. より適切な制御を行うためには, 目標範囲等の制御パラメータの設定についてさらに検討が必要なので, 今後進めていきたいと考えています.
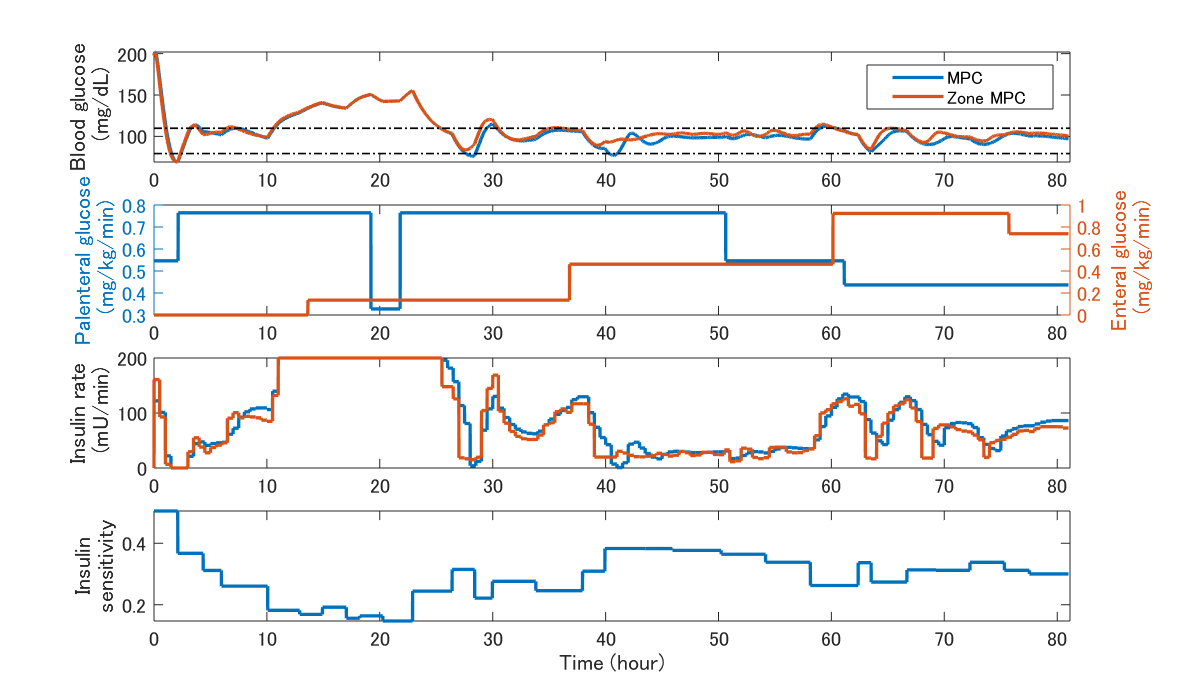
図3: ゾーンモデル予測制御による血糖値制御結果の例
[1] 中西日和,呉沙,古谷栄光,菅原友道,浅賀健彦,白神豪太郎: 重症患者のインスリン感度変動モデル構築の試み, 2021年度計測自動制御学会関西支部・システム制御情報学会シンポジウム, 2022, 87-88.
[2] 荻原直希,古谷栄光,菅原友道,浅賀健彦,白神豪太郎: ゾーンモデル予測制御を用いた重症患者の血糖値制御における 制御パラメータの検討, 第65回システム制御情報学会研究発表講演会, 2021, 734-738.
[3] 中西日和,呉沙,古谷栄光,菅原友道,浅賀健彦,白神豪太郎: インスリン感度の予測に基づく重症患者の血糖値制御, 第65回システム制御情報学会研究発表講演会, 2021, 727-733.
[4] Sha Wu, Eiko Furutani, Tomonori Sugawara, Takehiko Asaga, Gotaro Shirakami: Glycemic control for critically ill patients using zone model predictive control, IEEJ Trans. Electr. Electr. Eng., Vol. 16, 2021, 275-281.
[5] Sha Wu, Mathematical Model of Glucose-Insulin Metabolism and Model Predictive Glycemic Control for Critically Ill Patients Considering Time Variability of Insulin Sensitivity, Ph.D Thesis, Department of Electrical Engineering, Kyoto University, 2020.
[6] 呉沙,古谷栄光,菅原友道,浅賀健彦,白神豪太郎: 重症患者の血糖値制御へのzone MPCの適用, 第64回システム制御情報学会研究発表講演会, 2020, 621-623.
[7] Sha Wu, Eiko Furutani, Tomonori Sugawara, Takehiko Asaga, Gotaro Shirakami: Glycemic control for critically ill patients with online identification of insulin sensitivity, Advanced Biomedical Engineering, Vol. 9, 2020, 43-52.
[8] Sha Wu and Eiko Furutani: Improvement of glycemic control in critically ill patients using online identification of insulin sensitivity, 2017 IEEE Conf. on Contr. Tech. Appl., Kohala Coast (Aug. 2017) MB7.6
[9] 保川拳人, 呉沙, 古谷栄光: 持続血糖値測定器による重症患者の血糖測定値の特性に関する検討, 第61回システム制御情報学会研究発表講演会, 2017, 322-7.
[10] T. Van Herpe, M. Espinoza, N. Haverbeke, B. De Moor, G. Van den Berghe: Glycemia prediction in critically ill patients using an adaptive modeling approach. J. Diabetes Sci. Technol. Vol. 1, No. 3, 2007, 348–356.